Arturo Carpio Rodas
- Conferencia dictada durante la sesión de entrega de los premios de Epilepsia “Margaret Merz de Fandiño, 2013 ____________________________________________________________________
La relación de la epilepsia con una de las afecciones más frecuentes de los países pobres es la cisticercosis, una enfermedad que supuestamente se ha disminuido, sin embargo, parece ser que está cobrando mucha importancia en la salud pública mundial por el problema de la globalización. Nuestros compatriotas latinoamericanos están exportando la enfermedad, llevando la enfermedad en su organismo, y contaminando las demás partes del mundo. A pesar de ser la neurocisticercosis tan común no ha sido adecuadamente investigada porque los países pobres no tienen recursos para hacer investigaciones como debería hacerse. Aparentemente es simple. La neurocisticercosis da como síntoma las epilepsias.
El ser humano es el huésped definitivo de la Tenia solium en el intestino y que al hacer la deposición elimina huevos de tenia que son ingeridos por los cerdos, los cuales se transforman en larvas, dando lugar a la cisticercosis porcina. Una vez que la carne de cerdo contaminada por el ser humano es ingerida por el ser humano vuelve a crecer en el intestino. En la figura se evidencia elescólex de un cisticerco, se aprecian las cuatro ventosas y sus ganchos.
Fisiopatología del parásito en el cerebro
Una vez que el parásito llega al cerebro, procedente del intestino, crece en la fase vesicular; luego el parásito dura mucho tiempo en el cerebro vivo sin dar síntomas (hasta 12 o 15 años) en una verdadera simbiosis, luego viene la fase coloidal (cuando el parásito no tiene contenido líquido y se hace coloidal) y finalmente el huésped reacciona contra el parásito, éste muere y queda como pedacitos de calcio en el cerebro; allí ya hay inflamación del cerebro. En la fase granular ese contenido gelatinoso se hace gaseoso.
Diagnóstico
A pesar de ser tan frecuente, su diagnóstico no está muy bien conocido ni muy bien establecido. El diagnóstico inmunológico se hace en sangre para detectar anticuerpos pero estas pruebas no hacen diagnóstico de cisticercosis porque solamente detectan anticuerpos; y si un paciente ha tenido tenia, va a salir la prueba positiva, sin que se encuentre en el cerebro. La detección de anticuerpos específicos en sangre (ELISA – EITB) no diferencia entre quistes viables o quistes degenerativos y no son específicos de la localización en el Sistema Nervioso Central (SNC). Estas pruebas son más bien útiles para la detección de individuos que han tenido contacto con el parásito en algún momento de su vida. Seropositividad no necesariamente significa infección sistémica o compromiso del SNC. Detección de antígenos específicos en sangre o LCR en pacientes con parásitos en localización extra-parenquimatosa es un signo de viabilidad del parásito y puede ser usado para evaluar la respuesta al tratamiento.
No es lo mismo tener una crisis epiléptica que tener epilepsia. Este es el núcleo de las divergencias que se encuentran en las publicaciones. La crisis epiléptica es apenas la manifestación clínica per se, la convulsión, que puede ser una sola en la vida, por ejemplo el delirium tremens, en pacientes con intoxicación alcohólica, pero si esa persona no vuelve a tomar licor, no le da crisis epiléptica; otro ejemplo, por coma diabético le da una convulsión una sola vez en su vida o dos o tres pero de un solo evento, estos pacientes no tienen epilepsia.
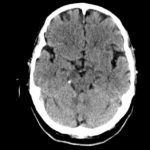
Los estudios de imagen (Tomografía Axial Computarizada / Resonancia Magnética Nuclear) son la base del diagnóstico de la neurocisticercosis para detectar el número, la localización y la fase evolutiva del parásito. En el TAC de la figura, vemos imágenes de múltiples cisticercos.
No hay un cuadro clínico característico de neurocisticercosis, aunque las crisis epilépticas en las formas parenquimatosas y la cefalea en la extra parenquimatosa, son lo más frecuente.
Epilepsia es la recurrencia de crisis. A estas crisis epilépticas que se presentan como síntoma de algo se llaman crisis sintomáticas agudas, que no necesariamente son de epilepsia.
Actualmente se están desarrollando pruebas de detección de antígenos.
Epidemiología de la neurocisticercosis y de la epilepsia
Las crisis epilépticas son la principal manifestación de la neurocisticercosis que, si bien las crisis son síntomas de la neurocisticercosis, el razonamiento inverso es que la neurocisticercosis causa la epilepsia. En este sentido hay un poco de debate y de controversia.
¿Hasta qué punto los tratamientos antihelmínticos -como lo dicen muchas publicaciones- hacen que disminuya la recurrencia de crisis epilépticas? Es también debatido esto. Si bien es cierto que hay algunas poblaciones identificadas con manifestación de neurocisticercosis, cada vez son menos los casos que se presentan. La crisis epiléptica es el síntoma más frecuente de los neurocisticercos (60 – 90%).
Neurocisticercosis y epilepsia
Las formas degenerativas provocan crisis sintomáticas agudas debido a la reacción inflamatoria cerebral.
Las calcificaciones probablemente desencadenan crisis recurrentes (epilepsia).
La localización del parásito puede ser lejana respecto al foco epileptogénico.
Pacientes con crisis refractarias pueden tener una sola calcificación; por el contrario, pacientes con múltiples lesiones pueden no tener crisis epilépticas.
Frecuencia de la neurocisticercosis como causa de epilepsia
La neurocisticercosis como causa de epilepsia ha sido reportada en un rango de 5 a 50 %.
Es muy difícil comparar estos estudios, debido a que mayoría incluye crisis sintomáticas agudas y no sólo epilepsia.
Casi todos los estudios incluyen casos prevalentes de epilepsia (no recomendable para estudiar etiología).
No son homogéneos respecto a la definición de epilepsia.
Hay formas indirectas de conocer la prevalencia: estudio del cerebro mediante las autopsias.
Tratamiento antihelmíntico
¿En qué medida el tratamiento antihelmíntico ayuda a evitar la recurrencia de crisis?
El meta-análisis actual es de mucha ayuda. De 764 publicaciones sólo 11 tenían los mínimos estándares de metodología de la investigación. De los 11 sólo 5 fueron categorizados como buenos, 4 como regulares y 2 como pobres.
La desaparición de quistes con el tratamiento antihelmíntico, Albendazol o praziquantel, fue con Albendazol el 44% y el placebo el 19%.
Un metanálisis de 2009 reportó que en pacientes con quistes vivos solamente reduce el número de lesiones, lo cual es contradictorio. Este es el problema de las publicaciones, que dan informes en cuanto a reducción del número de quistes cuando debe hacerse en cuanto a la desaparición del parásito.
Sólo hay tres estudios randomizados controlados con placebo, de Perú, Ecuador e India.
En estudio publicado en la Revista “Neurology”, con el objetivo de determinar el riesgo de crisis de recurrencia de convulsiones dando el tratamiento antihelmíntico y ver en el tiempo qué pasa, a qué porcentaje le vuelve la convulsión o no. De 77 pacientes con la primera crisis sintomática aguda con un seguimiento durante 7 años. Unos recibieron tratamiento antihelmíntico, otros no; unos recibieron antiepilépticos otros no. Al 40% de los pacientes les vuelve las crisis. El pronóstico es bueno pero para los que tienen cisticerco dentro del parénquima o en el espacio subaracnoideo el pronóstico es malo.
Conclusión
Las crisis epilépticas sintomáticas dan cuando el parásito se muere y cuando el parásito se calcifica y si se presenta la recurrencia se clasifica como epilepsia, lo cual es diferente. Las crisis pueden ocurrir en cualquier estado evolutivo del parásito pero parece que lo más frecuente es en la llamada forma transicional cuando el parásito se muere.
La prevalencia de la cisticercosis en el mundo permanece desconocida porque es muy difícil hacer diagnóstico porque el diagnóstico es solamente por imagen y es imposible hacer imagen a todos y los reportes son de estudios inmunológicos que no sirven para el caso.
No está dilucidada la epileptogénesis de la cisticercosis.
Debida a la prevalencia de las dos enfermedades es posible que haya una relación fortuita, incluso hay un sobre diagnóstico en pacientes con epilepsia.
La neurocisticercosis como causa de epilepsia se reporta del 5 al 50 %, porque hay diferencias metodológicas, porque están confundiendo crisis sintomáticas agudas con epilepsia.
La mayoría de publicaciones que reportan la neurocisticercosis como causa de epilepsia son estudios de casos prevalentes y esto ya es finura metodológica. De acuerdo a estudios recientes se puede demostrar que la neurocisticercosis es una de las causas más frecuentes de epilepsia sintomática en los países endémicos.
No se puede buscar en casos prevalentes sino en casos incidentes, porque no se sabe qué fue primero si la cisticercosis o la epilepsia, lo que sí se sabe es que es un problema de salud pública y que por lo tanto hay que prevenir la cisticercosis para evitar la epilepsia.
Hacia el control de la cisticercosis por Tenia solium en Iberoamérica, ha sido realizado el “Encuentro Latinoamericano de Consenso para el estudio, la heterogeneidad y los criterios de diagnóstico de la neurocisticercosis”, con el auspicio del Programa Iberoamericano de Ciencia y Tecnología para el Desarrollo – CYTED, organismo que financia programas de investigación y desarrollo, y este se ha conformado por profesionales de Latinoamérica para tratar de dilucidar las preguntas que no tienen respuesta sobre cisticercosis en el momento.
Hace poco se llevó a cabo una reunión en el Centro Colombiano de Epilepsia y Enfermedades Neurológicas – FIRE, en Cartagena – Colombia, fijando otros objetivos al respecto.
En Ecuador, en el 2012, se aprobó la Declaración de Cuenca, que es un llamado a las autoridades para que enfoquen sus políticas hacia la prevención de esta enfermedad.
Lecturas recomendadas
- Carpio, A. Neurocisticercosis y epilepsia. En: Campos, M, Kanner, A. (eds) Epilepsias: Diagnóstico y tratamiento. Editorial Mediterráneo, 2004. Pp. 126-140.
- Carpio A. Neurocysticercosis: an update. Lancet Infect Dis 2002; 2: 751-62.
- Calzada-López P. Neurocisticercosis. Revista Atención Familiar. http://www.facmed.unam.mx/deptos/familiar/atfam81/neurocisticercosis.html
- CDC.Cisticercosis. http://www.cdc.gov/parasites/cysticercosis/es/
- Nogales-Gaete Jorge, Arriagada R Camilo, Salinas R Rodrigo. Tratamiento de la neurocisticercosis: Revisión crítica. Rev. méd. Chile [revista en la Internet]. 2006 Jun [citado 2014 Mayo 14]; 134(6): 789-796. Disponible en: www.scielo.cl/scielo.php?script
El profesor Arturo Carpio Rodas es médico cirujano de la Universidad de Cuenca, Ecuador, 1975. Especialista en Neurología y Neurocirugía de la Universidad Nacional Autónoma de México, y profesor de la misma. En el año de 1993 hizo un año sabático en la Universidad de Columbia de Nueva York en donde se capacitó en metodología de la investigación y consiguió publicar los primeros resultados de sus investigaciones. Desde entonces, ha logrado obtener recursos financieros para realizar investigación científica en el Ecuador, con el apoyo de científicos de Estados Unidos, México, Inglaterra y la India. Gracia al trabajo en equipo con esos investigadores, ha logrado más de cien publicaciones, ya sea libros, capítulos de libros, folletos y artículos de revistas científicas, de las cuales 30 publicadas en revistas internacionales indexadas. Uno de los artículos es “Cysticercosis and epilepsy” en la Revista Epilepsia. En 1982 fundó las primeras organizaciones de servicio social de la ciudad de cuenca dedicadas al diagnóstico y tratamiento de pacientes con discapacidad mental, parálisis cerebral infantil y epilepsia, que hasta entonces no habían sido tomados en cuenta. Con el objeto de responder a las necesidades de salud pública de los sectores sociales marginados, escogió temas de investigación como la epidemiología de la epilepsia y la cisticercosis cerebral que afecta a países pobres, pero que también despierta el interés de países ricos por el fenómeno de la migración y la globalización. La experiencia adquirida como investigador, ha permitido que forme parte del equipo editorial y de pares académicos de varias revistas internacionales, así como revisor de proyectos y programas de investigación. En el período 2005-2006, el Gobierno Ecuatoriano le recomendó la trascendental tarea de ejercer la responsabilidad como Secretario Nacional de la Secretaría Nacional Ciencia y Tecnología, órgano rector de la ciencia y tecnología en el Ecuador. Actualmente forma parte de una Red de Investigadores Ibero-latinoamericanos, constituida para erradicar la teniasis/cisticercosis, que lo comparte con el Dr. Jaime Fandiño, distinguido colega e investigador colombiano. Por todo lo anterior tiene los títulos de profesor universitario, investigador y fundador de servicios sociales. Además, su trayectoria en actividades académicas, de investigación y sociales, le ha valido para ser acreedor de algunas distinciones y preseas nacionales e internacionales, debiendo destacarse la más reciente, “Presea al Mérito Científico” de la Academia Latinoamericana de Epilepsia, en Sao Paulo, Brasil, en el año 2012.
Visitas: 555