En sesión académica del 8 de septiembre se presentó la conferencia “ONCOLOGÍA: historia reciente y futuro próximo”, dividida en dos presentaciones. La primera parte “Oncología 2030. Innovación en biomarcadores y terapia celular”, a cargo del doctor Mauricio Lema Medina, médico cirujano de la Universidad Pontificia Bolivariana, especialista en medicina interna de la Universidad de Miami, en el Jackson Memorial Hospital, y segunda especialidad en hemato-oncología de la Universidad de Miami. Actualmente director médico de la Clínica de Oncología Astorga en Medellín.
Oncología 2030. Innovación en biomarcadores y terapia celular
El Dr. Lema inició su presentación hablando de los TIL, linfocitos infiltrantes a tumores, un linfocito capaz de destruir las células tumorales. En 1986, Steven Rosenberg, un cirujano que trabaja en el Instituto Nacional de Salud en los Estados Unidos y su grupo, lograron demostrar que la infusión de linfocitos que infiltraban tumores, cuando eran activados y mantenidos con factores de crecimiento como la interleucina 2, lograban matar células tumorales de una manera mucho más eficiente que las células LAK (lymphokine-activated killer). Estudio hecho en murinos (subfamilia de roedores).
Para este momento el melanoma metastásico, era considerado casi una “sentencia de muerte”, con un tiempo de supervivencia entre 8 y 9 meses y menos del 10% viviendo más de dos años. En 1988, el New England Journal Medicine publicó una serie de casos a cargo del Dr. Rosenberg y su grupo, pacientes con melanoma metastásico tratados con linfocitos infiltrantes de tumores (TILs), obteniendo respuestas positivas e incluso muchas de ellas duraderas. Estudios prospectivos realizados por el mismo grupo de investigadores mostraron que aproximadamente 24% de las personas bajo tratamiento con linfocitos infiltrantes de tumores, tuvieron una respuesta completa con desaparición de toda evidencia de enfermedad, exceptuando uno que presentó una recaída, a esto se le dio el nombre de Inmunoterapia adoptiva. Se toman los TILs del paciente, se hace una expansión Ex vivo y después una re infusión, se puede hacer una expansión In vivo utilizando interleucina 2, un factor de crecimiento de linfocitos que puede aumentar la proliferación de estas células, pero aquí no hay biomarcadores involucrados.
El biomarcador de acuerdo al Instituto Nacional de Cáncer de USA, “es una molécula biológica que se encuentra en la sangre, otros fluidos corporales o tejidos y que es un signo de un proceso normal o anormal, o de una condición o enfermedad”, es medible y muchos de los procedimientos se basan en biomarcadores. Decenas de biomarcadores se usan en Oncología, algunos permiten establecer si se pueden desescalar tratamientos en pacientes con cáncer de mama, saber si tienen recaídas en tumores germinales, o definir qué tipo de terapia se va a hacer en varios tipos de tumores, entre otros muchos procedimientos.
El cáncer está asociado a múltiples mutaciones que van a causar alteraciones en la expresión de algunas sustancias en la membrana celular, derivadas del “linaje” o “la estirpe” celular y otras pueden ser originadas por los péptidos anormales que se crean como resultado de esas mutaciones. Los linfocitos B tienen moléculas transmembrana que se llaman CD-19 y son comunes a neoplasias como DLBCL (Diffuse Large B-Cell Lymphoma), MCL (Mantle-Cell Lymphoma), FL (Folicular Lymphoma), B-cell ALL (Acute Lymphoblastic Leukemia). La ciencia creo el CAR (receptor de antígeno quimérico) que básicamente en un receptor especial elaborado en el laboratorio y diseñado para unirse a ciertas proteínas en las células cancerosas. Se agrega a las células inmunitarias llamadas células T para ayudarlas a encontrar y destruir las células cancerosas que tienen la proteína específica de unión para la que se diseñó el receptor. Se toma la fase variable que reconoce el antígeno en cuestión, en este caso el CD-19, lo conecta por medio de ingeniería molecular con una especie de “bisagra” tomada casi siempre del CD-28 (uno de los receptores coestimuladores más importantes en las células T), y se conecta a un aparato intracelular que ayuda a los linfocitos T para la transducción.
Cuando la intención es usar un CAR se obtienen los linfocitos del paciente con la enfermedad. Los linfocitos autólogos, se envían a un laboratorio especializado y allá se extraen los linfocitos CD3 + células T, se expanden utilizando diferentes moléculas, posteriormente se toma un vector lentiviral (casi siempre), que contiene dentro de su material genético la secuencia que va a dar origen a ese receptor quimérico. La unión de lentivirus y linfocitos induce la transducción, ingresa a los linfocitos el CAR, se adhiere al material genético de los linfocitos convirtiéndolos en verdaderas quimeras, CAR T-cells, con la habilidad de reconocer y destruir el antígeno CD-19. 2 semanas después se regresa al sitio de origen el producto ya expandido y por medio de infusión se transmite a los pacientes.
En pacientes con linfomas con células B, se obtuvo una respuesta del 81%, en pacientes con linfomas refractarios difusos de células grandes se obtuvo una respuesta del 83% con otro de estos agentes. En pacientes con enfermedad refractaria o con una recaída temprana se obtienen tasas de respuesta que no se habían observado previamente. Pero no todo es positivo, hay efectos que se debe aprender a manejar como los síndromes de liberación de citoquinas y algunas toxicidades neurológicas.
Además del CD-19, existen otras moléculas que son susceptibles a este mismo tratamiento como el BCMA, un antígeno que está presente particularmente en las células del mieloma múltiple y es un candidato potencial a este tipo de tratamiento, ya se han desarrollado varios agentes Anti-BCMA que han mostrado resultados interesantes. De momento, una de las mayores limitaciones en este tipo de tratamientos es el costo, cada una de estas infusiones vale entre US250.000 y US400.000, poco accesibles para países de ingresos como el nuestro.
Una de las características del cáncer es que existe la formación de muchas mutaciones. Algunos tumores tienen hasta 400 mutaciones por mega base, usualmente tumores como melanoma o cáncer de pulmón, aquellos inducidos por carcinógenos exógenos parecen tener más mutaciones y cada una de esas mutaciones podría ser potencialmente un candidato para la producción de una proteína anormal que a su vez podría ser adoptada por el complejo mayor de histocompatibilidad tipo uno y ser expresada, convirtiéndose en neoantígenos.
¿Cómo podemos identificar neoantígenos apropiados? Por medio de 3 estrategias: In-silico, utilizando inteligencia artificial, también por métodos usando espectrometría de masas o algunos ensayos biológicos. Por ahora, un trabajo que está en progreso y que seguramente para 2030 estará mucho más avanzado.
El grupo de Rosenberg tomó a una paciente con cáncer de colon con una mutación específica KRAS, sacaron los depósitos infiltrantes a tumores, lo cultivaron y eligieron la que más reaccionaba contra él neoantígeno específico KRAS G12D, hicieron una expansión Ex vivo de ese grupo de TILs y después hicieron una infusión de los TILs ya seleccionados contra el G12D, la respuesta fue una desaparición casi total de las lesiones. A partir de esta paciente lograron clonar la parte del receptor de células T que reconocía el neoantígeno, KRAS G12D y esa clonación del receptor la usaron en otra paciente con un cáncer diferente de páncreas que también expresaba mutación de ese mismo neoantígeno G12D.
La visión para el 2030 del Dr. Lema es de pacientes con cáncer con estudios ómicos que permitan establecer unas librerías de neoantígenos y que a través de diferentes métodos consigan construir un receptor específico que sea capaz de reconocer ese neoantígeno, para pacientes a medida. La terapia celular dirigida a neoantígenos será probablemente una realidad. Cada neoantígeno será un biomarcador potencial: uno que puede albergar la posibilidad de cura.
Grandes hitos de la historia del cáncer durante los siglos XX y XXI
La segunda parte de la presentación, “Grandes hitos de la historia del cáncer durante los siglos XX y XXI” estuvo a cargo del Académico Dr. Andrés Felipe Cardona Zorilla, médico cirujano de la Universidad del Rosario. Especialista en medicina interna de la Pontificia Universidad Javeriana con segunda especialidad en oncología clínica de la Universidad del Bosque y doctorado en Genómica Tumoral y Biología del cáncer de la Universidad Autónoma de Barcelona. Actual director Investigación, Ciencia y Educación del Centro de Tratamiento e Investigación del Cáncer – CTIC
Ha tomado tanta representatividad la oncología que hoy en día representa el 56% de todo el producto de investigación biomédica del planeta y esa representatividad, tanto en carga presupuestal como en mortalidad, ha hecho que se presenten grandes cambios. El cáncer es una enfermedad que tiene muchísimo tiempo dentro de la paleoncología, las primeras versiones del cáncer, están representadas, quizás incluso desde el cenozoico, y existen buenas definiciones alrededor de tumores, especialmente óseos, porque son las remembranzas que tenemos a través de los fósiles, particularmente de animales pequeños y específicamente relacionados con carnívoros.
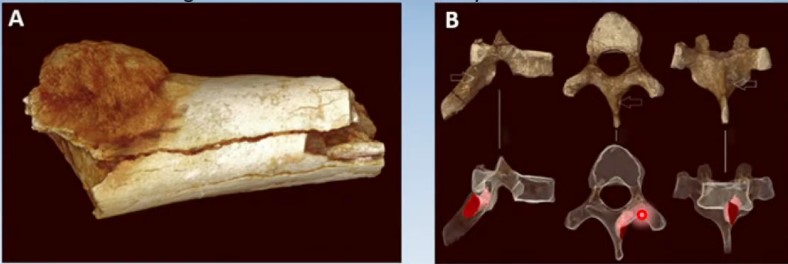
En la imagen arriba a la izquierda la representación de un niño de 12 a 13 años, que vivió hace 1.8 millones de años. Un australopithecus que tenía un tumor óseo, en este caso de patrón benigno. Se hicieron algunos análisis utilizando carbono y adicionalmente algunas otras técnicas, incluyendo genotipificación y se pudo establecer que no había genes que representaran malignidad. A la derecha otro australopithecus. de 1.98 millones de años de antigüedad y allí si se encuentra evidencia de enfermedad oncológica maligna con probable metástasis sobre ese cuerpo vertebral.
La enfermedad se volvió representativa a partir del siglo XX, en 1906 solamente habían reportado 46 casos de cáncer de pulmón en el mundo, hoy 2 millones de personas al año en caso de incidentes, y 1.8 millones de muertos en el mismo periodo temporal. Pero claramente hubo representaciones en diferentes épocas de la historia que hacían alusión a la enfermedad. Las primeras descripciones se hicieron dentro de uno de los libros de Galeno, De tumoribus secondum naturam (tumores según la naturaleza), con las primeras descripciones de las lesiones tumorales, que tenían diferentes espectros y particularmente enfermedad metastásica ósea, probablemente primarios como nuestro sarcoma, que deformaban las extremidades.
Más adelante, Pablo de Egina publica diferentes opciones alrededor de la curación de úlceras crónicas que no tenían la posibilidad de modificar su curso terapéutico. Refiere también el mismo texto la posibilidad de que esas prácticas que se hacían, fueran la primera versión del control de la enfermedad tumoral.
Bernardini Ramazzini en 1700 describe por primera vez la asociación dentro del patrón de comportamiento biológico de las mujeres, específicamente en las monjas, la aparición de cánceres como el cáncer de seno y también en las meretrices o prostitutas, la presentación de tumores primarios del tracto ginecológico. En 1775 Percival Pott describe por primera vez el carcinoma del escroto, el epitelioma, como se llamaba en aquella época, relacionados particularmente con la exposición al hollín, hoy en día se sabe que tiene relación especial con la producción de mutaciones en p16 y que esas mutaciones de carácter somático hacen que se estimule la producción de este tipo de tumores.
Entre 1833 y en 1834 se hicieron las primeras publicaciones alrededor de la génesis de la caracterización histológica de los cánceres. Las texturas de los tumores y las características de las células empezaban a describirse entonces a través de Johannes Peter Müller en su Physiologie des Menschen, que se consideró como la más importante exposición del saber fisiológico desde la obra de Haller.
Rudolf Virchow entre 1849-1856 hizo múltiples descripciones alrededor de la evolución de la enfermedad tumoral, una de sus grandes pasiones.
Stephen Paget fue reconocido específicamente por su teoría alrededor de la producción o generación de tumores primarios del seno, una plataforma que explicaba en cierta forma la expansión clonal que hoy vemos en muchas de las de las patologías oncológicas, tanto dependientes de los tumores sólidos como los hematológicos.
William Halsted publicó en 1894 su proceso para tratar quirúrgicamente el cáncer de seno, un procedimiento al que llamó mastectomía radical. En el estudio que realizó, solo 3 de 50 mujeres que operó sufrieron recurrencia del cáncer en el área operada.
Lo más representativo de Francis Peyton Rous, fue la capacidad de transferir en 1911 células tumorales en un modelo, en este caso, una gallina que tenía un sarcoma de un ejemplar a otro, lo que nos habla de la capacidad de las células tumorales para generar amplificación y expansión dentro de un modelo In vivo, lo que le valió muchos años después el Premio Nobel de Fisiología y Medicina
Georgios Papanikolaou, describe por primera vez la caracterización citológica del cáncer de Cérvix en 1913, siendo representativo en la actualidad, incluso para ser cribado.
En el siglo XX, lo que ha ido ocurriendo de forma progresiva es que la cirugía ha perdido terreno, sigue siendo importante, especialmente en las enfermedades oncológicas tempranas, pero ha ido ganando mucho más espacio la radioterapia y las terapias oncológicas de gran diversidad hoy día.
Tal vez lo más importante, el receptor de estrógenos. La primera terapia blanco dirigida que hubo en el planeta y que resultó a partir específicamente de la búsqueda de un anticonceptivo es el tamoxifeno, que empezó a sintetizarse en 1962 como una píldora diseñada con carácter anticonceptivo, del 62-67 se descubrió que tenía un carácter de control de la enfermedad del cáncer de seno. Durante 3 décadas ha representado diferencias muy significativas alrededor de cambios específicos de lo que implicaba la transformación del tratamiento del cáncer de seno receptor hormonal positivo.
Hoy en día, las terapias en combinación, específicamente con inhibidores de aromatasa y adicionalmente con inhibidores que permiten un control dentro del ciclo celular, ha hecho que se transforme de forma muy significativa la supervivencia global tanto así que las mujeres con enfermedad metastásica en algunos puntos logran supervivencias por encima de los 60 meses.
También la Inmunoterapia, las terapias adoptivas y terapias celulares de primera y segunda generación están transformando enfermedades como melanomas, cáncer de vejiga, cáncer de pulmón y otros adicionales.
El ejemplo más representativo es el cáncer de pulmón. Solamente el año pasado aceptaron 8 nuevas moléculas por la FDA y una cantidad de medicamentos que han transformado en forma significativa la supervivencia global, oscilando entre los 60 y 90 meses con enfermedad metastásica, hace 20 años los pacientes llegaban a un 2-5% vivos a los 5 años, hoy está en 26%.
¿Qué pasa entonces con la Inmunoterapia? Una de las cosas más excitantes de la oncología es poder ver como medicamentos como la inmunoterapia específica, modifican de forma tan significativa la supervivencia global de los pacientes, que hacen que hoy en día tengamos tasas de supervivencia a 5 años en pacientes con melanoma metastásico superiores a 50%, hace dos décadas no superaba el 2%.. De ese tamaño es la transformación que estamos viviendo en oncología.
¿Entonces qué tanto estamos logrando curar la enfermedad? Hoy en día, 50-60%, entre más temprano se logre diagnosticar es mayor la posibilidad de cura. El cáncer claramente es una enfermedad que cambió y eso es una de las cosas más importantes. El futuro son los resultados que estamos viviendo ahora y esa es la realidad.
La presentación completa de la sesión puede verse en: ONCOLOGÍA: historia reciente y futuro próximo
Resumen de la presentación, Victoria Rodríguez G., responsable de plataformas digitales en la ANM.
Visitas: 65






