Centenario del nacimiento de Robert Geoffrey Edwards, pionero de la fertilización in vitro
Conferencia de la Académica Correspondiente Dra. Ivonne Díaz Yamal, especialista en ginecología y obstetricia, especialista en reproducción humana y especialista en docencia universitaria. Directora científica Unidad de Fertilidad Clínica de Marly.
El Dr. Robert Edwards nació en 1925, en una pequeña ciudad inglesa, su vida se transformó en un largo camino de observación, curiosidad científica y descubrimientos. De niño, durante sus veranos en Yorkshire Dales, ya sentía una atracción particular por los patrones reproductivos de los animales de granja. Ese interés inicial lo llevó a estudiar inicialmente Ciencias Agrícolas y posteriormente genética animal en la Universidad de Edimburgo donde conoció a su esposa y colaboradora científica Ruth Fowler.
Durante los años en que Edwards desarrollaba su doctorado en biología del desarrollo en ratones en la década del 50, la genética vivía una revolución. Los estudios citogenéticos condujeron a la aceptación del cariotipo humano (mapa de los cromosomas de una persona) de 46 cromosomas y se describían anomalías cromosómicas en los síndromes de Down, Turner y Klinefelter.
Edwards, ya en la Universidad de Cambridge en 1963, comenzó a estudiar la maduración de los óvulos de diversas especies, incluidos algunos óvulos humanos, descubriendo que los óvulos de todas las especies que estudió maduraban in vitro, pero que los de los animales más grandes necesitaban más tiempo y que los óvulos humanos tardaban unas 36 horas, mucho más tiempo de lo que se creía. Esos hallazgos marcarían un antes y un después en la comprensión del proceso reproductivo.
La necesidad de fecundar óvulos humanos in vitro llevó a Edwards a buscar aliados. Uno de ellos fue el ginecólogo Patrick Steptoe, quien ya utilizaba la laparoscopia para recuperar óvulos, y el investigador Barry Bavister, que estudiaba cómo “capacitar” espermatozoides, o sea, lograr su proceso de maduración (que suele ocurrir en el útero) y es esencial para el proceso de fecundación, con cambios químicos modificando su pH. Estas colaboraciones fueron clave para lograr que un óvulo y un espermatozoide se encontraran en una placa de Petri y formaran un embrión viable, todo fuera del cuerpo humano. La técnica era revolucionaria: unir artificialmente los gametos, obtener embriones y transferirlos al útero.
El gran hito llegó en 1978, cuando nació Louise Brown, la primera bebé concebida por fecundación in vitro. Su madre, Lesley Brown, sufría una obstrucción tubárica que impedía la concepción natural. Mediante una laparoscopia se extrajo su óvulo, se fecundó en un medio especial y, tras varios días de desarrollo embrionario, fue transferido exitosamente a su útero. Louise nació sana el 25 de julio, y aunque la noticia causó una conmoción mundial, también desató intensas críticas religiosas y éticas que retardaron el reconocimiento del aporte científico. El Dr. Edwards ganó el Premio Nobel de Medicina en 2010.
Pese a las resistencias, el avance fue imparable. El trabajo de Edwards, Steptoe y Jean Purdy —la responsable del laboratorio— fue replicado por todo el mundo. Surgieron centros de fertilización asistida en Estados Unidos y Francia, y la técnica se fue perfeccionando con el tiempo.
Con los años, la fecundación in vitro evolucionó hacia técnicas más sofisticadas como la inyección intracitoplasmática de espermatozoides (ICSI), que surgió en 1992 y es una técnica que implica la inyección directa de un espermatozoide en el citoplasma de un óvulo para asegurar la fecundación; es especialmente útil en casos de infertilidad masculina, como bajo recuento de espermatozoides, baja movilidad o morfología anormal de los espermatozoides. En ese primer intento exitoso en 1992, el embrión resultante se desarrolló con normalidad y nació un niño sano.
Hoy, la fecundación in vitro no solo permite embarazos donde antes no era posible, sino que también ofrece opciones a pacientes con cáncer, enfermedades genéticas o en tratamiento hormonal, preservando los óvulos o el tejido ovárico. Más de un millón de niños han nacido en el mundo gracias a estas técnicas, un legado que supera los límites de la ciencia.
Centenario del nacimiento de Tomisaku Kawasaki
Conferencia de la Dra. Ximena Carolina Hurtado Sánchez, especialista en pediatría y neonatología y con maestría en epidemiología clínica de la Universidad El Bosque, coordinadora de la Unidad Neonatal del Hospital Occidente de Kennedy.
Tomisaku Kawasaki fue un médico japonés, nacido en Tokio el 7 de febrero de 1925; vivió hasta los 95 años, dejando una huella imborrable en la medicina. A pesar de que no tenía inicialmente una gran pasión por la medicina, fue su madre quien lo animó a seguir la carrera que se transformaría en una vocación que marcaría la historia pediátrica del mundo. Estudió medicina en la Universidad Médica de Chiba en Japón, donde se graduó en 1948.
Kawasaki vivió la Segunda Guerra Mundial, atendió adultos durante ese tiempo, pero pronto comprendió que su verdadera misión eran los niños.
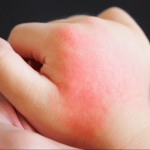
En 1961, trabajando en el Hospital de la Cruz Roja de Tokio, comenzó a notar en sus pacientes pediátricos un conjunto de síntomas extraños que no se parecían a nada conocido: fiebre persistente, erupciones cutáneas, ojos enrojecidos, labios agrietados, lengua con aspecto de fresa, ganglios inflamados e hinchazón y enrojecimiento de las extremidades. Pacientes que no encajaban con ningún diagnóstico convencional. Fue entonces cuando decidió registrar, junto a su equipo, minuciosamente cada caso, cada hallazgo, cada detalle, haciendo dibujos a mano de las lesiones y llevando un cuaderno clínico riguroso. En 1967, después de siete años de observación, publicó un artículo con 50 casos en una revista de alergología, el único lugar donde aceptaron su manuscrito.
Aquel síndrome que aún no tenía nombre empezó a ganar notoriedad cuando un patólogo japonés en la década del 70 descubrió aneurismas coronarios en la autopsia de uno de esos niños. Eso cambió todo. Lo que parecía una simple enfermedad de la piel y las mucosas, en realidad afectaba otros órganos y podía causar graves secuelas si no se trataba. Con ese hallazgo, la comunidad médica comenzó a tomar en serio lo que Kawasaki venía advirtiendo. En 1984, la Organización Mundial de la Salud reconoció oficialmente la “enfermedad de Kawasaki”, y el nombre del médico ya era sinónimo de uno de los descubrimientos más importantes en la pediatría moderna.
En 1990 fundó el Centro de Investigación para la Enfermedad de Kawasaki en Japón, dedicado exclusivamente al estudio, tratamiento y apoyo a las familias afectadas. Su trabajo ayudó a cambiar el destino de miles de niños, pues antes del tratamiento adecuado, uno de cada cuatro podía quedar con una cardiopatía adquirida.
En el año 2008 recibió el Premio del Ministerio de Salud, Trabajo y Bienestar de Japón por su contribución a la salud pública. Gracias a su observación meticulosa, hoy la inmunoglobulina y la aspirina reducen la posibilidad de desarrollar cardiopatías a apenas un 2 o 4%. La etiología de la enfermedad es aún desconocida. Se relaciona con una combinación de factores inmunológicos, infecciosos y genéticos; durante la pandemia se presentaron múltiples casos. Su comportamiento es epidémico y generalmente tiene un pico estacional en los meses de invierno y primavera, no se desarrolla antes de los tres meses, no se transmite de persona a persona y aún no existe una prueba diagnóstica definitiva.
Kawasaki era un hombre humilde, dedicado y perseverante. Indudablemente, su capacidad de observación, su rigurosidad y meticulosidad lo llevaron al descubrimiento que ha salvado la vida de millones de niños en el mundo.
::::::::::::::::::::::::
Conferencia en el marco del Foro Efemérides Médicas organizado por la Academia Nacional de Medicina el pasado 20 de junio.
Nota. Victoria Rodríguez G. Comunicaciones Academia Nacional de Medicina
Visitas: 40